第二节 绦虫
一、概 论
绦虫(cestode)属于扁形动物门的绦虫纲(Cestoda),全部营寄生生活。寄生于人体的绦虫有30余种,分属于多节绦虫亚纲的圆叶目(Cyclophyllidea)和假叶目(Pseudophyllidea),我国常见的有10多种,它们的成虫或幼虫寄生于人体可引起疾病。
绦虫成虫背腹扁平,带状,体长数毫米至数米不等。虫体分节,有头节(scolex)、颈部(neck)、链体(strobilus)三部分组成。虫体前端具有固着器官,无体腔和消化道,多为雌雄同体。绦虫在中间宿主体内发育阶段为中绦期,各种绦虫中绦期的形态结构不相同,常见的有囊尾蚴、棘球蚴、泡球蚴、似囊尾蚴、多头蚴、原尾蚴、裂头蚴等。
绦虫成虫多寄生于消化道,主要引起营养不良和消化功能紊乱,幼虫寄生于人体不同的组织和器官,通常引起的症状复杂,后果严重,因此幼虫在人体寄生造成的危害大于成虫。
二、曼氏迭宫绦虫
(一)生物学
曼氏迭宫绦虫(Spirometra mansoni)成虫可寄生于人体小肠,但很少见,其中绦期幼虫裂头蚴常寄生人体,引起裂头蚴病。裂头蚴带状,乳白色,长30~360 mm,虫体不分节但有横皱纹。其在人体寄生部位广泛,包括眼部、四肢躯体皮下、口腔颌面部、生殖系统、脑、乳房、消化道和呼吸道等处,常在其寄生部位形成1~6 cm的嗜酸性肉芽肿囊包,囊包壁为纤维结缔组织,囊腔内有裂头蚴1或2条,常蜷缩成团。人体感染裂头蚴主要因为局部皮肤敷贴蛙肉或生食含裂头蚴的蛙肉、蛇肉、猪肉,或误食含原尾蚴的剑水蚤所致。
曼氏迭宫绦虫分布很广泛,但人体感染成虫者我国仅报道20余例。曼氏裂头蚴病多见于东亚和东南亚各国,在我国已有800多例报道,分布于广东、吉林、福建等21个省(市、区),感染者年龄以10~30岁较多见,男女感染比例为2:1,各民族均有感染。
(二)临床表现
成虫寄生于小肠,致病力较小,可因虫体机械性和化学性刺激出现中、上腹不适,微疼、恶心、呕吐等轻微症状。
裂头蚴病的临床表现因寄生部位而异。眼裂头蚴病最常见,多累及单侧眼睑或眼球,表现为眼睑红肿、结膜充血、畏光、流泪、微疼、奇痒或有爬虫感等。在红肿眼睑和结膜下,可有游动性、硬度不等的肿块或条索状物,偶尔破溃,裂头蚴自动逸出而自愈(图60-11)。皮下裂头蚴病,常累及躯干表浅部,如胸壁、乳房、腹壁、外生殖器以及四肢皮下,表现为游走性皮下结节,结节呈圆形、柱形或条索形,局部有瘙痒,虫爬感等。口腔颌面部裂头蚴病,常在口腔黏膜下或颊部皮下出现硬结,患处皮肤红肿,发痒或有虫爬感。脑裂头蚴病较少见,临床表现似脑瘤,有阵发性头痛史、癫痫,甚至瘫痪、死亡。
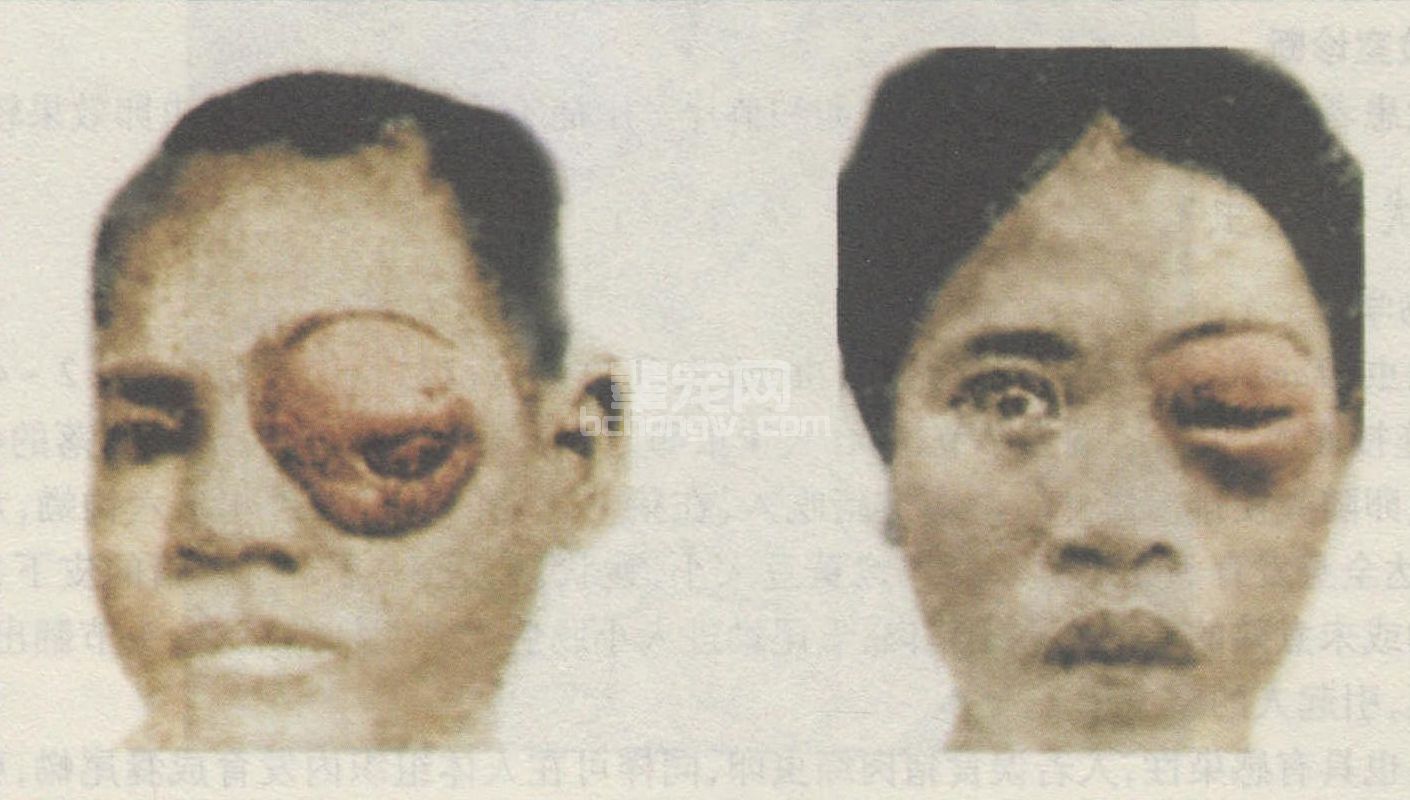
图60-11 眼裂头蚴病人(眼睑红肿,结膜充血)
(三)实验室诊断
询问病史、了解患者是否食用过生的蛙、蛇、猪肉等,或用蛙肉敷贴伤口,对裂头蚴病的诊断具有参考价值。对疑为脑部裂头蚴病患者,CT、MRI等影像检查有助于诊断。确定诊断要依据实验室检查。
1. 病原学检查 成虫感染,可在患者排出的粪便中检查到虫卵或孕节。裂头蚴患者以手术摘除病变部位的包块或结节,可检获虫体,根据虫体形态特征可做出诊断。手术应在肿块较局限,边界较清楚时进行,如找不到虫体,应注意是否有裂头蚴迁移的隧道,必要时沿隧道切开局部组织可找到虫体。
2.免疫学检查 用裂头蚴抗原进行ID、IFA、ELISA等,结果较满意,在感染后30 d可检出抗体。此外,裂头蚴患者周围血液嗜酸性粒细胞常升高,对本病诊断具有一定意义。
(四)鉴别诊断
眼裂头蚴病须与眼部肿瘤、眼囊虫病等相鉴别。皮下裂头蚴病须与皮肤蝇蛆病、皮下肌肉囊虫病、皮肤肿瘤等相鉴别。脑裂头蚴病症状复杂,诊断较困难,须与各种脑瘤、脑囊虫病鉴别,可借助CT、MRI等影像学手段和免疫学检查加以鉴别。
三、阔节裂头绦虫
(一)生物学
阔节裂头绦虫(Diphyllobothrium latum)成虫乳白色,可长达10m,约有3000~4000个节片,寄生于人及其他食肉动物的小肠内。其虫卵随宿主的粪便排出体外,进入水中可孵化出钩球蚴,钩球蚴被剑水蚤吞食后,在其血腔发育为原尾蚴,含有原尾蚴的剑水蚤被鱼吞食后,在鱼的肌肉、性腺、卵及肝等处发育为裂头蚴,裂头蚴对人或动物具有感染性,人由于误食了含有活裂头蚴的鱼而感染,裂头蚴进入人体后,在小肠内经5~6周发育为成虫。
阔节裂头绦虫主要分布于欧洲、美洲和亚洲的亚寒带和温带地区,以俄罗斯患者最多,约占全世界该病人数的一半以上。我国仅在黑龙江、广东和台湾省有数例报道。
(二)临床表现
成虫寄生于肠道,多不引起特殊的病理变化,因此患者多无明显症状,有时可有疲倦、恶心、呕吐、腹泻或便秘、四肢麻木、饥饿感、嗜食盐等症状。由于成虫过大,有时可扭结成团引起肠梗阻或胆囊、胆管阻塞,甚至肠穿孔等。常见的并发症是恶性贫血,可能是由于虫体大量吸收肠道中的维生素B12致使宿主体内维生素B12缺乏,从而影响造血功能。
此外还有肺部及腹膜外感染阔节裂头蚴的报道。
(三)实验室诊断
留取可疑患者粪便,在粪便中可查到虫卵和节片。用福尔马林沉集法检查虫卵效果较好。
四、链状带绦虫
(一)生物学
链状带绦虫(Taenia solium)又称猪带绦虫,成虫乳白色,背腹扁平,带状,体长2~4m,有700~1 000个节片连接而成,虫体后端为孕节,内含大量虫卵。成虫寄生于人体小肠内,脱落的孕节或孕节破裂后散出的虫卵随粪便排出体外。虫卵被猪吃入,在猪消化液的作用下孵化出六钩蚴,六钩蚴钻入肠壁,随血流到达全身发育为囊尾蚴。囊尾蚴黄豆大小,囊状,乳白色,常寄生于猪的皮下、肌肉和内脏。人若食入生的或未煮熟的含活囊尾蚴猪肉,囊尾蚴进入小肠后受到胆汁的刺激,头节翻出,附着于肠壁上发育为成虫,引起人的绦虫病。
虫卵对人也具有感染性,人若误食猪肉绦虫卵,同样可在人体组织内发育成囊尾蚴,引起人的囊虫病。人体小肠内成虫脱落的孕节或虫卵若由于消化道逆蠕动等原因,没及时随粪便排出,致使虫卵受消化液的作用孵化出六钩蚴,钻入肠壁,随血流至身体各处,则造成自体内重复感染,可导致严重的囊尾蚴病。

图60-12 皮下、肌肉囊虫病(患者躯干皮下有多个囊虫结节)
猪带绦虫呈世界性分布,主要流行于欧洲、中美一些国家及东南亚各国。在我国分布很普遍,散发病例见于27个省、市。我国平均感染率为0.011%,黑龙江感染率最高,为0.144%。在东北、华北、中原和西南的某些地区有地方性流行。据2005年最新调查报告显示,囊虫病血清抗体阳性率0.58%。
(二)临床表现
猪带绦虫病的临床症状一般比较轻微,患者可出现腹部不适、恶心、食欲亢进、饥饿时腹痛以及消化不良、腹泻、体重减轻等。粪便中发现节片是患者常见的就诊原因。
囊虫病依其寄生部位分为三类:皮下及肌肉囊虫病(图60-12),临床最常见。主要表现为患者皮下、黏膜下或肌肉中形成直径0.5~1.5 cm的圆形或椭圆形结节,手可触及,无压痛,与皮下组织无粘连,多无症状,感染严重可出现肌肉酸痛、发胀、麻木等感觉;脑囊虫病(图60-13),对患者危害最大。由于囊尾蚴压迫脑组织,临床症状极为复杂,常以癫痫发作、颅内压增高、精神异常为三大主要症状,表现为头痛、恶心、呕吐、失语、抽搐、偏瘫、痴呆等;眼囊虫病(图60-14),症状轻者表现为视力障碍,重者可致失明。特别是眼内囊尾蚴死亡后,其分解产物产生强烈刺激,造成眼内组织变性,导致视网膜炎、脉络膜炎、化脓性全眼球炎,最终导致眼球萎缩而失明。
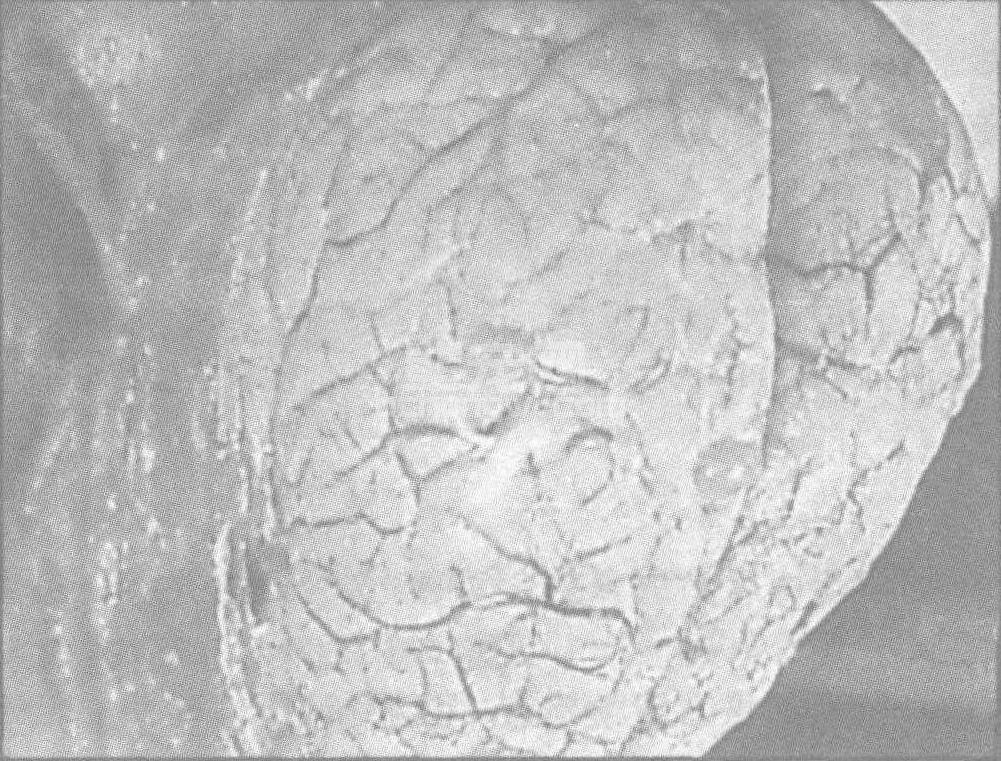
图60-13 脑囊虫病患者病理标本(大脑皮质表面可见两个囊尾蚴寄生)
(三)实验室诊断
询问患者以往是否食用过“米猪肉”、有无猪带绦虫病史分别有助于诊断绦虫病和囊虫病。CT、MRI等影像学检查对囊虫病的诊断有重要参考价值。确定诊断要依据病原学检测。
1.病原学检查 以查到虫卵、孕节或囊尾蚴进行诊断。(1)虫卵检查:留取患者粪便少许,以生理盐水直接涂片法、水洗沉淀法或饱和盐水漂浮法检查虫卵(图60 -15A)。但由于虫卵位于孕节内,孕节破裂虫卵才散出,故粪检虫卵检出率较低,对可疑患者连续数天多次粪便检查可提高检出率。孕节从肛门蠕动而出时,孕节中散出的虫卵可黏附于肛门周围,用肛门拭子法或透明胶纸法也可检出虫卵,但检出率不高。由于猪带绦虫与牛带绦虫虫卵形态相似,查到虫卵后只能确诊为带绦虫感染,不能确定虫种。
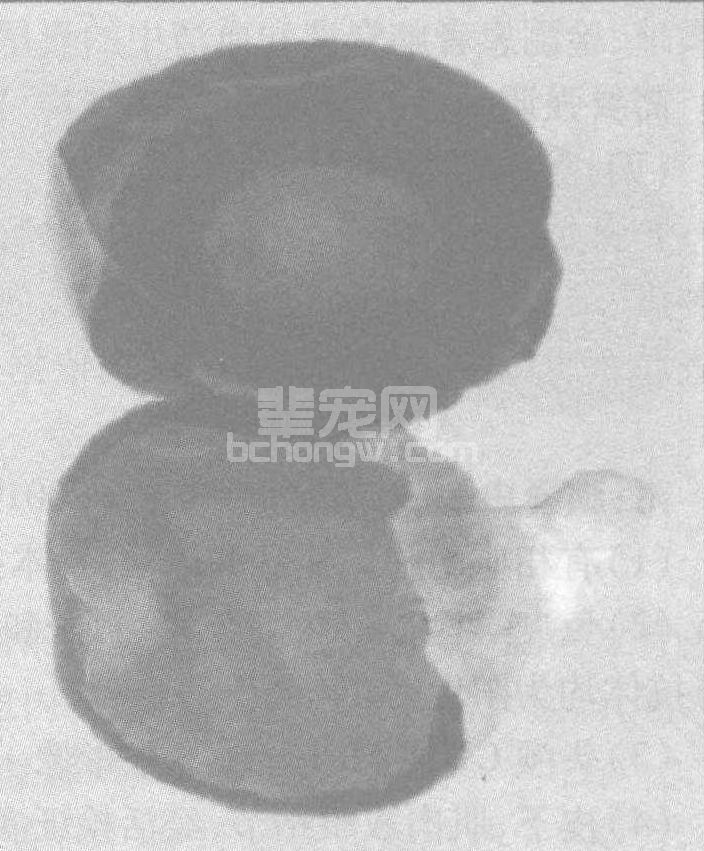
图60-14 囊尾蚴寄生在眼
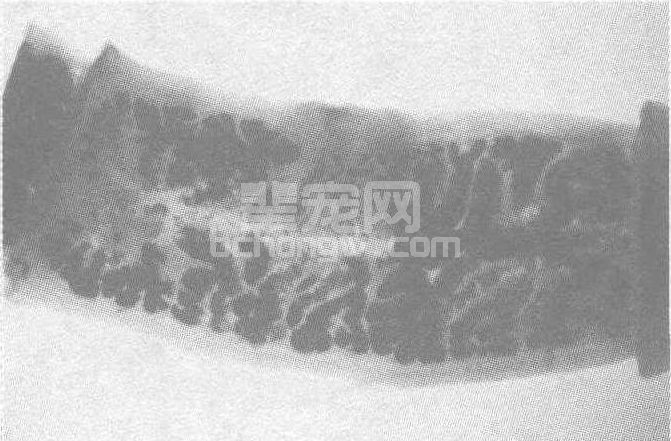
(2)孕节检查:绦虫病患者常能自己发现排出的节片,留取患者24 h粪便,用水淘洗也可发现节片,将获得的节片夹在两张载玻片之间轻压后,肉眼或低倍镜下观察孕节子宫分支情况及数目,可鉴定感染的带绦虫虫种。猪带绦虫孕节子宫分支排列不整齐,每侧7~13个分支(图60-15B) 。
(3)头节检查:用于驱虫后,根据头节的有无及形态鉴定虫种、确定疗效(图60-150C)。
由于猪带绦虫卵对人具有感染性,做以上检查时应注意防止虫卵感染。
(4)活组织检查:对于皮下或肌肉囊虫病患者,手术摘除可疑的囊虫结节,剥离出囊尾蚴,置两载玻片之间轻轻压平,在低倍镜下观察有无头节及其上的吸盘和小钩,可确定诊断。
眼囊虫病可用眼底镜检查,通过瞳孔可观察到活动的虫体。
2.免疫学检查 免疫学检测对囊虫病尤其是无明显体征的深部组织囊虫病具有较高的诊断价值。
(1)检测抗体:检测抗体能反映受检者是否感染或感染过囊尾蚴,但不能证明是否为现症患者及感染虫荷。通常用患者的血清和脑脊液做血清学检查,但脑脊液阳性率明显低于血清。现常用的检查方法有IHA、ELISA、Dot-ELISA、免疫荧光试验、固相放射免疫测定等。上述方法均具有较高的敏感性和特异性,其中ELISA法和IHA法在目前临床上和流行病学调查中最常用。

A
B

C
图60 -15 猪带绦虫A虫卵(引自PW Pappas & SM Wardrop)、B孕节、C头节
(2)检测抗原:循环抗原检测可区分是否为现症患者、可了解感染的虫荷。常用的方法有Dot -ELISA,单抗胶乳凝集试验等。Dot-ELISA以抗猪囊尾蚴多克隆抗体检测脑囊虫患者血清中循环抗原,阳性率可达73.25%,在治疗后4个月转阴。单抗胶乳凝集试验用抗猪囊尾蚴单克隆抗体交联胶乳免疫微球,检测患者脑脊液和血清中的囊尾蚴抗原,阳性率分别达90.0%和74.6%。需要强调的是,上述免疫学检查均可有假阳性或假阴性,故阴性结果不能完全排除囊虫病。
(四)鉴别诊断
脑囊虫病病情复杂多变,应注意与脑部其他寄生虫感染(如包虫、肺吸虫、血吸虫)、原发性癫痫、颅内肿瘤、结核性脑膜炎、病毒性脑膜炎、病毒性脑膜脑炎、隐球菌性脑膜炎、脑血管疾病等相鉴别,影像学检查和血清免疫学检查可提供鉴别依据。脑脊液的免疫学检查,尤其是IHA对脑囊虫病诊断价值较大。
附:脑囊虫病临床诊断标准(据2001年7月哈尔滨全国囊虫病学术研讨会修订稿)
(1)有相应的临床症状和体征;基本排除了须与之鉴别的其他疾病。
(2)免疫学检查阳性(同时检测血和脑脊液囊虫IgG抗体均为阳性或用两种血清学检查方法检查IgG抗体均为阳性。)
(3)头颅CT或MRI显示囊虫影像。
(4)皮下、肌肉或眼结节,经活检证实为囊虫者。
(5)患者来自绦、囊虫病流行区,有排出绦虫节片或“食囊虫肉”史。
凡具备上述第(4)项,符合第(1)、(2)、(3)项,第(1)、(2)、(5)项或第(1)、(3)、(5)项者,均可确诊为脑囊虫病。
五、肥胖带绦虫
(一)生物学
肥胖带绦虫(Taenia saginata)又称牛带绦虫,成虫形态与猪带绦虫相似,但体长可达4~8 m,有1 000~2 000个节片组成。牛带绦虫的生活史与猪带绦虫相似,成虫寄生于人体小肠内,但其中间宿主是牛而不是猪。人若误食牛带绦虫卵不会在人体内发育成囊尾蚴,即人不会患牛囊尾蚴病,对人的危害相对较轻。
牛带绦虫呈世界性分布,一般为散在感染,在有吃生的或不熟牛肉习惯的民族和地区可呈地方性流行。我国20多个省已有报道,其中新疆、内蒙古、西藏、云南、宁夏、四川、广西、贵州及台湾的少数民族地区感染较严重。1988~1992年调查结果显示,全国平均感染率为0.095%,西藏感染率最高,可达70%以上。
猪带绦虫和牛带绦虫统称为带绦虫,据2005年最新调查结果,我国带绦虫感染率为0.28%,比1990年第一次全国调查结果上升了52.47%,其中西藏、四川两省(区)的感染率分别上升了97%和98%,推算全国感染带绦虫的人数为55万人。
(二)临床表现
人感染牛带绦虫后多无明显临床症状,或仅有腹部不适、腹痛及体重减轻等表现,偶可引起肠梗阻或阑尾炎等并发症。因孕节蠕动能力较强,多能主动逸出肛门,可引起肛周不适或瘙痒。
(三)实验室诊断
主要通过病原学检查确定诊断。
(1)虫卵检查:可用直接涂片法、肛门拭子法及透明胶纸法。由于牛带绦虫孕节节片肥厚,不易破裂,粪便中虫卵很少,故直接涂片粪检虫卵检出率较低。但孕节主动逸出肛门时,虫卵散出可黏附于肛周皮肤,用肛门拭子法或透明胶纸法检查虫卵,检出率较高。同样,查到虫卵后只能确诊为带绦虫感染,确定虫种需要依据孕节检查。
(2)孕节检查:方法同猪带绦虫检查。牛带绦虫孕节子宫分支排列较整齐,每侧15~30个分支,支端多分叉。若节片已干硬,可用生理盐水浸软,或以乳酸酚浸泡透明后再观察(图60-16)。
(3)头节检查:用于驱虫后确定虫种和疗效。
六、微小膜壳绦虫
(一)生物学
微小膜壳绦虫(Hymenolepis nana)成虫背腹扁平,体长5~80 mm,由100~200个节片组成。成虫寄生于人或鼠类的小肠内,脱落的孕节或虫卵随粪便排出体外。其虫卵圆形,无色透明,大小(48~60)μm×(36~48)μm。人因误食虫卵而被感染。虫卵进入小肠后孵出六钩蚴,六钩蚴钻入肠绒毛发育为似囊尾蚴(图60-17),似囊尾蚴返回肠腔发育为成虫。人也可因食入体内含似囊尾蚴的中间宿主蚤类、甲虫及赤谷盗等而感染,其体内的似囊尾蚴可直接在人小肠内发育为成虫。成虫脱落的孕节或虫卵,如没有及时排出体外,在宿主肠道内滞留过久,可直接孵出六钩蚴,钻入肠绒毛,发育为似囊尾蚴,再返回肠腔发育为成虫,造成自体内重复感染。
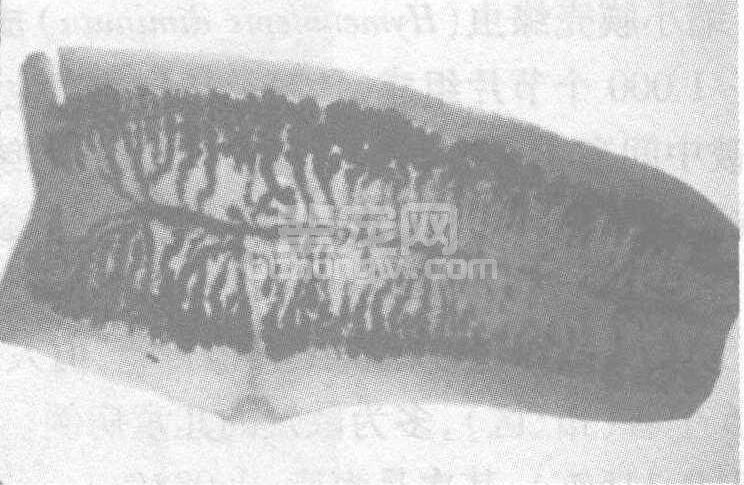
图60-16 牛带绦虫孕节
微小膜壳绦虫为世界性分布,在温带和热带地区较多见。据估计,全球感染人数约达7 500万。国内17个省、市、自治区有此病流行报道,平均感染率为0.045%,以新疆感染率最高(2.201%),其次是西藏(1.495%)。据估计全国感染人数约51万。10岁以下儿童感染率较高。
(二)临床表现
该虫的致病作用主要是由于成虫头节上的小钩和体表微毛对宿主肠壁的机械性损伤以及虫体分泌物的毒性作用所致。人体感染数量少时,一般无明显症状;感染严重者可出现胃肠和神经症状,如恶心、呕吐、食欲不振、腹痛腹泻,以及头痛、头晕、烦躁和失眠等。有的患者还可出现皮肤瘙痒和荨麻疹等过敏症状。
(三)实验室诊断
取患者粪便,用生理盐水直接涂片镜检,可以查到虫卵(图60-18)或孕节。若多次检查阴性,可采用水洗沉淀法或浮聚浓集法,均可提高检出率。
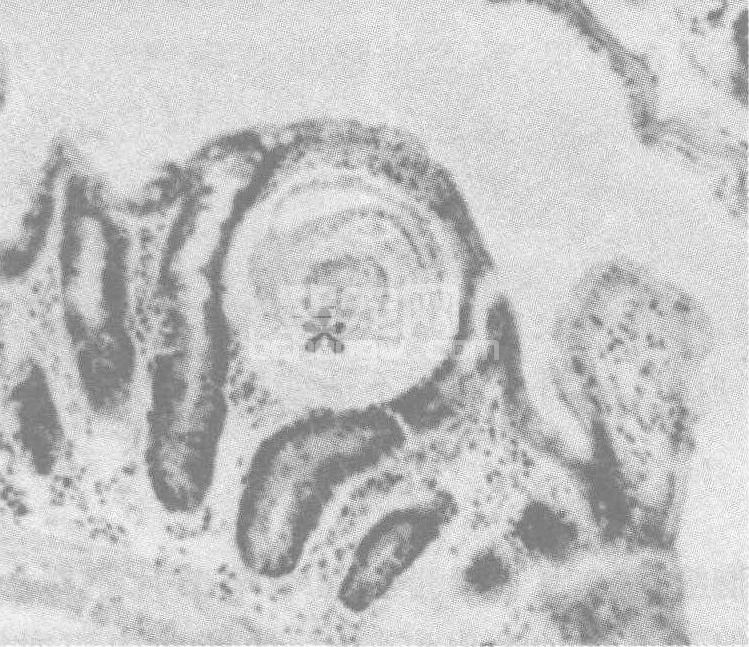
图60-17 微小膜壳绦虫似囊尾蚴
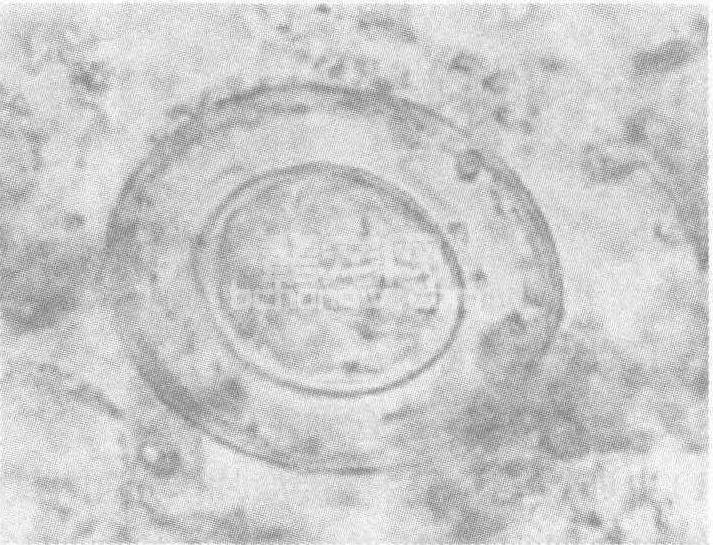
图60-18 微小膜壳绦虫卵
七、缩小膜壳绦虫
(一)生物学
缩小膜壳绦虫(Hymenolepis diminuta)成虫形态与微小膜壳绦虫相似,但大小为200~600 mm,由800~1 000个节片组成,是鼠类常见的寄生虫,偶尔寄生于人体。其虫卵或孕节随人或鼠的粪便排出体外,被中间宿主蚤类、甲虫、蟑螂、倍足类和鳞翅目等昆虫吞食,在其消化道内孵化出六钩蚴,后者进入血腔发育为似囊尾蚴。人或鼠因吞食含有似囊尾蚴的昆虫而受到感染,似囊尾蚴在人体肠道内发育为成虫。
缩小膜壳绦虫在鼠类感染很普遍,但人体感染比较少见,国内人体感染的病例报道仅百余例,分布于26个省(市、区),多为散发的儿童病例。据调查资料显示,全国平均感染率为0.013%,西藏感染率最高(0.116%),其次是海南(0.088%)。
(二)临床表现
一般无明显临床症状,或仅有轻微的神经和胃肠道症状,如头痛、失眠、磨牙、恶心、腹胀和腹痛等。严重者可出现眩晕、精神呆滞或恶病质。
(三)实验室诊断 同微小膜壳绦虫。
八、细粒棘球绦虫
(一)生物学
细粒棘球绦虫(Echinococcus granulosus)成虫寄生于犬、狼等犬科食肉动物的小肠内,其幼虫棘球蚴主要寄生于羊、牛、骆驼等食草类动物内脏,也可寄生于人体。人体感染主要是由于误食被虫卵污染的食物所致。虫卵进入小肠后,孵化出六钩蚴,后者钻入肠壁,随血液循环侵入肝、肺等组织器官,经3~5个月发育成棘球蚴。棘球蚴为圆形或近似圆形的囊状体,一般感染半年后囊直径可达0.5~1.0 cm,以后每年增长1~5 cm,最大可长到数十厘米,内含子囊和原头节等。棘球蚴在人体内可被发现于几乎所有部位,其中以肝脏最常见,其次是肺、腹腔、脑、脾、盆腔、肾、胸腔、骨、肌肉等部位。棘球蚴在人体内一般为单个寄生,但多个寄生也不少见,约占患者的20%以上。
细粒棘球绦虫主要分布于世界各地的畜牧区。我国卫生部于2001~2004年在内蒙古、吉林、河南、四川、贵州、云南、陕西、甘肃、青海、宁夏、新疆、西藏等12个省(区)开展包虫病调查,同时采用B超和血清学方法进行检查。血清学检查阳性率为12.04%,B超检查包虫病患病率1.08%,推算全国包虫病人数为38万人,主要分布在我国西部的四川、青海、西藏、甘肃等省的牧区和半农半牧区。
(二)临床表现
由于棘球蚴生长缓慢,往往在感染后5 ~20年才出现症状。
1.肝棘球蚴病 亦称肝包虫病,最为常见。由于棘球蚴压迫,常引起患者出现肝区疼痛、坠胀不适、上腹饱满、胃纳减退等症状。如棘球蚴压迫胆管可引起阻塞性黄疸、胆囊炎。肝包虫病主要体征为肝肿大,右上腹可触及到无痛性囊性肿块。
2. 肺包虫病 由于肺组织较为松弛,棘球蚴生长较快。患者可出现胸部隐痛、干咳、胸闷、气促、呼吸困难等症状。
3. 脑包虫病 较少见,临床多出现癫痫、颅压增高等症状(图60-19)。
此外,棘球蚴寄生于骨骼,可引起病理性骨折或骨碎裂。
棘球蚴囊因挤压等可以破裂,囊液溢出,引起过敏反应,严重者可引起过敏性休克甚至死亡。
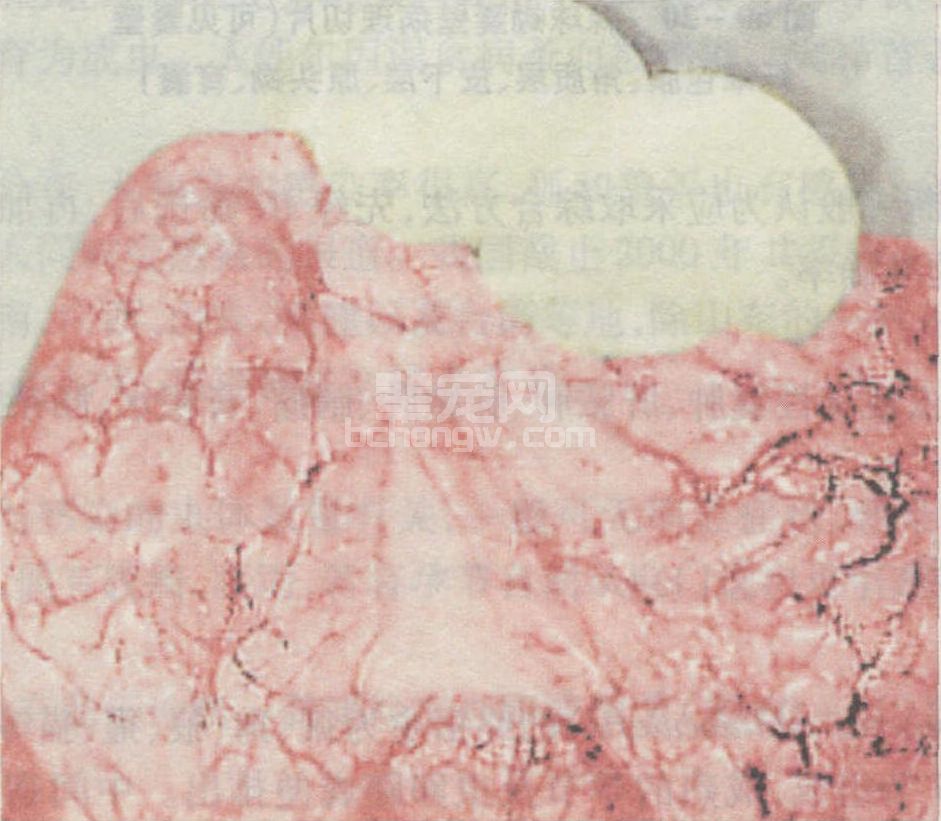
图60-19 脑包虫病(大脑皮层表面有两个棘球蚴寄生)
(三)实验室诊断
棘球蚴在人体内寄生部位广泛,临床表现颇为复杂,询问病史,了解患者是否来自牧区或到过牧区,有无与犬、羊等动物或皮毛接触史对诊断有重要的参考价值。X线、B超、CT、MRI及同位素扫描等对棘球蚴病的定位和诊断有重要的意义。确定诊断要进行实验室检查。
1.病原学检查 由于棘球蚴寄生于组织器官内,病原学检查一般较困难,多数患者是在手术时取出棘球蚴才确诊(图60-20)。寄生于肺部的棘球蚴,如囊壁破裂与支气管或气管相通,患者可咳出大量清水样囊液或粉皮样内囊碎片、子囊和原头节等;其他部位寄生的棘球蚴可破入腹腔、胸腔、肾盂等,取患者咳出物、腹水、胸水和尿液直接滴片或经离心浓集后取沉渣镜检,可检查到原头节或棘球蚴碎片,可据此确定诊断。但对疑似本病的患者一般禁止穿刺抽取囊液进行病原学检查,以免引起过敏性休克或造成继发性感染。
2.免疫学检查 本病免疫学检查为重要的辅助诊断。
(1)抗体检测:常用的方法有ID、IHA、CIE、ELISA、LA、IFA、等。其中IHA、ELISA和CIE法检出率较高。IHA检出率一般在80%左右。ELISA操作简便、快速、敏感性和特异性均较高,目前常采用的有Fast-ELISA、Dot-ELISA和单克隆抗体竞争ELISA等。CIE可用于诊断和术后疗效考核,一般在术后3~7个月内转阴。
(2)CAg检测:常采用双抗体夹心ELISA法。单克隆抗体的应用,有望提高其敏感性和特异性。
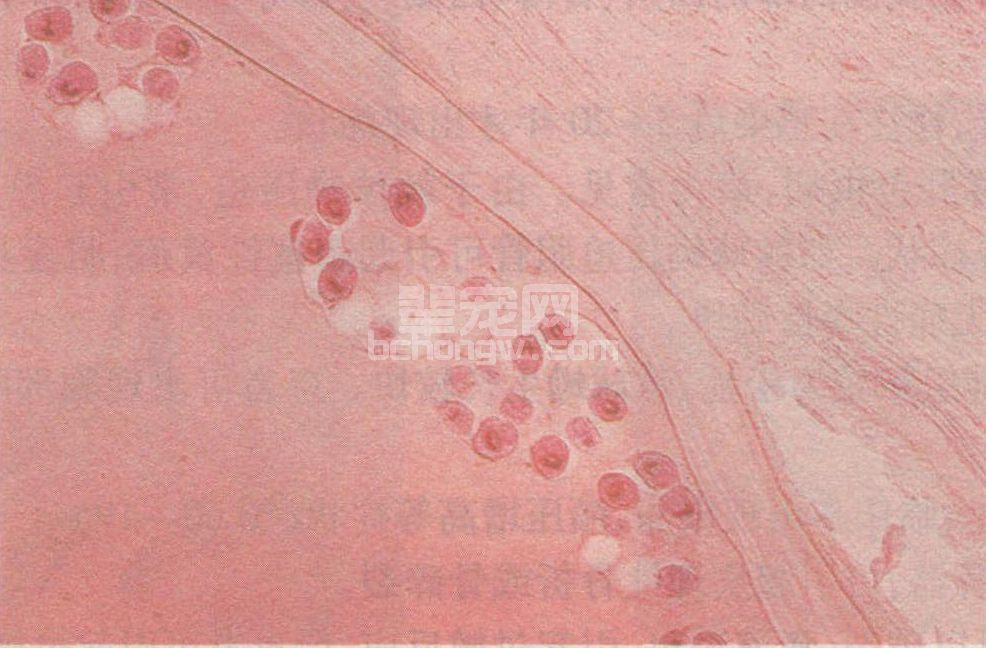
图60-20 棘球蚴囊壁病理切片(可见囊壁纤维包膜、角质层、皮下层、原头蚴、育囊)
对棘球蚴病的免疫诊断一般认为应采取综合方法,先经ID筛选后,再加2或3项血清学试验以互相弥补不足,可提高诊断的准确率。
(四)鉴别诊断
本病须与肝脏非寄生虫性良性囊肿、肝脓肿、肺脓肿、脑瘤、肾积水、肠系膜囊肿等相鉴别。
(卢致民)
九、多房棘球绦虫
(一)生物学
多房棘球绦虫(Echinococcus multilocularis)的终宿主为狐、狗、狼、獾、猫等;成虫寄生在终宿主小肠,体长1.2~3.7mm,由4~5节组成,成熟的孕节及虫卵随粪便排出。中间宿主啮齿类动物或人因误食虫卵而感染。卵内六钩蚴进入血管被带到肝脏发育为多房棘球蚴(也称泡球蚴),引起泡球蚴病或称多房性包虫病。当体内寄生多房棘球蚴的中间宿主的肝脏被狐、狗、狼等终宿主吞食后,多房棘球蚴内的原头蚴又可以发育为成虫。
多房棘球绦虫主要流行于北半球高纬度地区,从加拿大北部、美国阿拉斯加州,直到日本北海道,俄罗斯西伯利亚,遍及北美、欧、亚三洲的寒冷地区和冻土地带。在我国,各地累计报告病例690例,分布在宁夏、青海、西藏、甘肃、新疆、北京、陕西、内蒙古和四川等10个省(市、区)的69个县(市)。
(二)临床表现
人泡球蚴病几乎100%原发于肝脏,患者多为20 ~40岁的青壮年。泡球蚴生长缓慢,潜伏期一般较长,临床表现最主要的是右上腹缓慢增长的肿块或肝肿大,许多患者有肝区疼痛、压迫或坠胀感、黄疸及门静脉高压,几乎所有患者都有肝功能受损的表现,如食欲不振、消化不良等,晚期患者甚至有恶病质现象。本病症状类似肝癌,但病程通常较长。
(三)实验室诊断
询问病史,了解患者是否来自于流行区,是否有与狐狸、狗或其毛皮接触史。体检时发现肝脏肿块,特别是触诊时发现肿块质地坚硬又有结节感时更应高度警惕。
1.病原学诊断 可检查手术取出的泡球蚴,或从痰、胸腔积液、腹水或尿液等检获泡球蚴等,是确诊泡球蚴病的依据。
2.免疫学检查 泡球蚴周围缺乏纤维组织被膜,虫体抗原很容易进入血液,因此血清学方法有很好的诊断价值。可以应用ELISA、ABC-ELISA、Dot-ELISA、IHA等试验,敏感性和特异性均较高。ABC-ELISA敏感性比常规ELISA高4~6倍,Dot-ELISA操作简便,适用于基层。此外,CIE、IFA、LA和水化矽酸铝絮状试验等,均有一定的特异性和敏感性。卡松尼皮内试验方法简便,但易出现假阳性或假阴性,已渐少用。
(四)鉴别诊断
应注意与肝癌和细粒棘球绦虫病相区别,还要与肝硬化、肝脓肿、肝海绵状血管瘤、黄疸型肝炎以及肺癌、脑瘤或脑胶质病等区别。
十、犬复孔绦虫
(一)生物学
犬复孔绦虫(Dipylidium caninum)是犬和猫常见寄生虫。偶可感染人体,引起复孔绦虫病。成虫寄生在犬、猫的小肠内,体长(10~50)cm×(0.3~0.4)cm,由200个节片组成。孕节自动逸出宿主肛门或随粪便排出。虫卵被中间宿主蚤类的幼虫食入,在其肠内孵出六钩蚴,然后钻过肠壁进入血腔发育成似囊尾蚴,此时蚤类幼虫也已经经蛹羽化为成虫。终宿主犬、猫舔毛时吞食了病蚤后,似囊尾蚴进入消化道并在小肠内释出而发育为成虫。人偶尔因误食病蚤而被感染。犬栉首蚤、猫栉首蚤和致痒蚤是重要的中间宿主。
犬复孔绦虫呈世界性分布,犬和猫的感染率很高,狐和狼等也有感染;全世界报道人体感染约200例,多为婴幼儿,并有一家人同时受感染的报道。我国截止2000年共报告17例,散在北京、辽宁、广东、四川、山西、河南、河北、湖南、广西、山东、福建以及台湾等地,除山东的一例44岁成人外,其余均为9个月到2岁的婴幼儿,这与儿童与犬、猫接触机会较多有关。
(二)临床表现
人体感染后临床表现与感染的虫体数量有关,一般可无明显症状,感染严重者或儿童可有食欲不振、消化不良、腹部不适等,偶有腹痛、腹泻,若有孕节自动从肛门逸出可引起肛周瘙痒和烦躁不安等。
(三)实验诊断
询问有无接触猫、狗史有助于诊断。粪便检查虫卵或孕节(图60-21)即可确诊,也可用透明胶带
法在肛周粘取虫卵。
(四)鉴别诊断
有误诊为蛲虫感染者,应引起注意。
十一、西里伯瑞列绦虫
(一)生物学
西里伯瑞列绦虫(Raillietina celebensis)是我国惟一发现有人体感染的瑞列属绦虫。成虫长150~450 mm。主要寄生于鼠类的肠道,孕节随粪便排出体外,虫卵为不规则的卵圆形,50 μm×45μm。卵被脑踝蚁属蚂蚁食入,六钩蚴孵出并发育为似囊尾蚴,含有似囊尾蚴的蚂蚁被鼠吞食而完成生活史。若这种蚂蚁被人误食,则导致人感染。
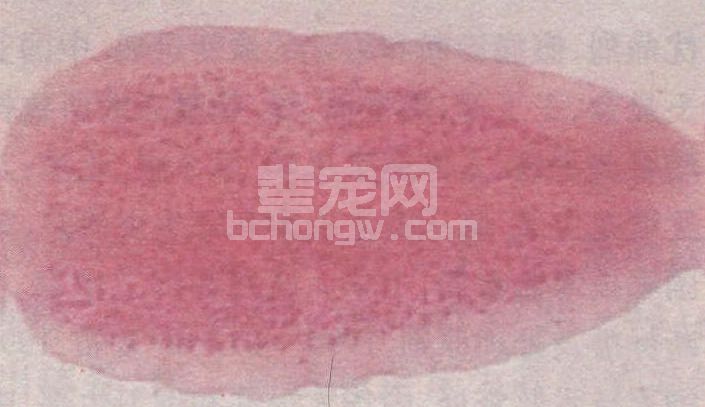
图60 -21 犬复孔绦虫孕节
西里伯瑞列绦虫广泛分布于热带和亚热带,东南亚的越南、缅甸、泰国、日本及非洲和澳洲的一些国家均有人体感染记录,约50例。我国台湾、福建、广东、广西、浙江和江苏等地共发现30余例。感染者多为1~7岁的儿童。脑踝蚁属蚂蚁在热带地区很普遍,在我国南方沿海省份常见。它们常在厨房或者居室内营巢,与家鼠接触机会较多,幼儿常在地面玩耍,容易误食蚂蚁而感染。
(二)临床表现
感染者一般并无明显的临床症状,仅偶见夜间磨牙、流涎、食欲不振、消瘦、腹痛、腹泻、肛周瘙痒等,或有贫血、白细胞增多等现象。多数患者大便中常有白色、能伸缩活动的米粒大小的孕节排出。
(三)实验室诊断
1.病原学诊断 诊断主要靠粪检虫卵或孕节,多数患者大便中常有白色、米粒大小能伸缩活动的孕节排出。
2.免疫学诊断 可作为辅助诊断。
十二、克氏假裸头绦虫
(一)生物学
克氏假裸头绦虫(Pseudanoplocephala crawfordi)成虫寄生在猪、野猪和褐家鼠的小肠内,体长(64~167)mm×(2~6)mm,由1000~2000多节片组成。孕节或卵随粪便排出,卵呈圆形,大小约为94μm×94μm,被中间宿主赤拟谷盗等昆虫吞食,卵内六钩蚴发育为似囊尾蚴。当猪食入带有似囊尾蚴的中间宿主后,似囊尾蚴发育为成虫,人体感染是因为误食含有似囊尾蚴的赤拟谷盗等昆虫所致。
克氏假裸头绦虫分布在日本、印度、斯里兰卡等国。我国在上海、陕西、甘肃、福建、广东等十多省、市的猪和野猪中曾发现本虫;人体感染见于陕西户县,感染虫数为1~12条;辽宁营口也曾发现4例患者。
(二)临床表现
一般轻度感染病例无明显症状。感染虫数多时,可有胃肠道和神经系统症状,如恶心、呕吐、食欲不振、乏力、消瘦、腹痛、腹泻、失眠和情绪不安等症状。腹痛多为阵发性隐痛,以脐周较明显。腹泻一般每日3或4次,大便中可见黏液。
(三)实验诊断
在粪便中检获虫卵或孕节即可确诊,虫卵与节片都与缩小膜壳绦虫相近,但本虫虫体和虫卵体积都偏大、成节中睾丸较多可做出鉴别。
